医療においては 体組成計 正確な体重測定を行うことは非常に重要であり、これは特別に設計されたハードウェア部品から始まります。これらの体重計は高精度のロードセルを採用しており、人が乗って動いても約0.1%の精度を維持するように慎重にキャリブレーションされています。また、温度や湿度の変化に対して自動調整する内蔵センサーを備えており、従来の体重計では0.5ポンドから1ポンドほどの誤差を生んでいたこうした環境要因の影響を防ぎます。こうした医用体重計の特長は、100グラム未満の微小な変化も繰り返し正確に検出できることです。透析を受けている患者や心不全を管理している患者にとって、このようなわずかな変化は医学的に非常に重要です。たった200グラムの違いでも、医師が次の治療方針を決める際に実際に影響を与えることがあります。医療用の体重計は一般の家庭用体重計と異なり、床面の凹凸を実質的に打ち消す特殊なサスペンションシステムを備えています。これにより、繰り返し使用しても約1%の範囲内で測定値の正確さが保たれます。
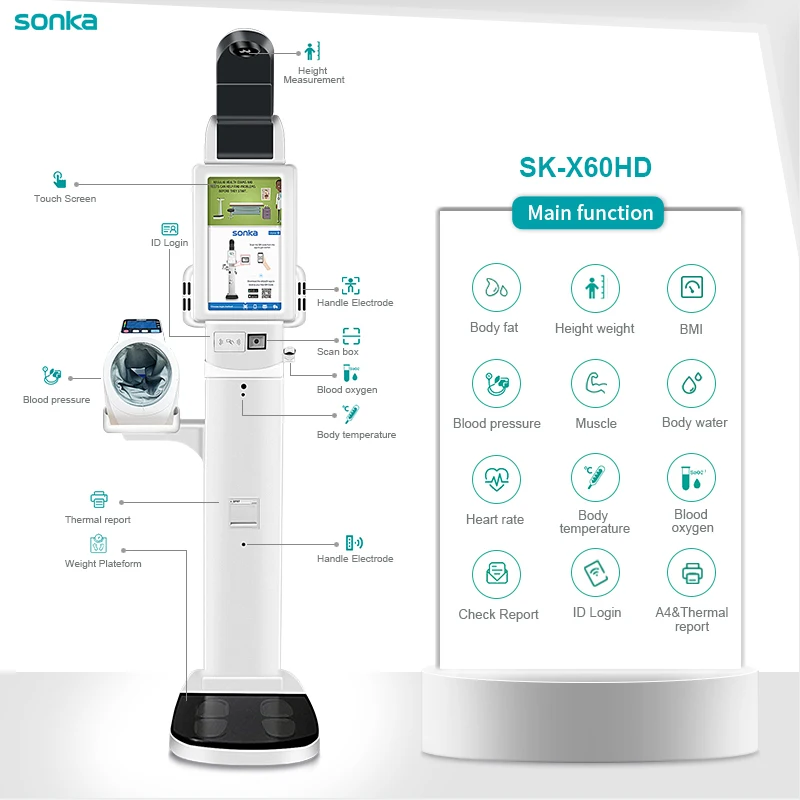
体組成分析器は、多周波生体電気インピーダンス分析(BIA)を使用して、脂肪量や除脂肪量などのコンパートメント指標を推定します。これらのデバイスは、生理学的仮定に基づく独自アルゴリズムに依拠しています。
これらの方法の背後にある基本的な仮定には、正確な推定を行う上である程度の制限が伴うのは自然なことである。複数周波数を用いた生体電気インピーダンス分析法は、従来の単一周波数方式と比較して細胞内液と細胞外液の区別をより明確に行えるものの、臓器周囲の脂肪分布や骨量の測定に関しては、二重エネルギーX線吸収計測法(DEXA)が達成できる精度には依然として及ばない。この問題は、体組成が大きく異なる人々においてさらに顕著になる。例えば、腎臓病患者は水分レベルに変化を起こすことが多く、医療基準でキャリブレーションされた機器を使用しても、浮腫の測定値が最大15%もずれる可能性がある。これは臨床現場において、わずかな誤差が患者ケアの意思決定に重大な影響を及ぼす可能性があるという現実の課題を浮き彫りにしている。
体液の急激な変化に対応する際には、正確な体重測定が非常に重要です。特に健康状態がこのバランスに依存している患者にとっては不可欠です。2020年に米国腎臓財団(National Kidney Foundation)が発表した研究によると、血液透析治療を受けている患者が治療間隔でわずか2.5%を超える体重増加をすると、心臓疾患のリスクが約34%上昇します。そのため、0.1kg単位での正確な計測が大きな意味を持ちます。がん専門医も、悪液質(カチェクシア)の兆候を監視するためにこうした医用体重計に大きく頼っています。ある人が1か月以内に無意識のうちに元の体重の5%以上を減らした場合、医師は直ちに栄養サポートを開始する必要があります。手術後には、病院で毎日体重を記録します。なぜなら、わずかな変化でも重大な意味を持つからです。24時間以内に1〜2kgの体重減少または増加があれば、脱水や体液が本来あるべきでない場所に移動しているなどの深刻な問題を示している可能性があります。幸いなことに、現代の医用体重計は環境が理想的でなくても信頼性を保っており、腹水(ascites)、リンパ浮腫(lymphedema)、その他の体液貯留といった問題を、効果的に治療可能な段階で早期に発見できるよう支援してくれます。
体の compartments の変化が単なる全体的な体重の変動よりも重要になる場合、生体インピーダンス分析(BIA)装置は真価を発揮します。これらのツールは、個人がどれだけの筋肉量を失ったかを測定することで、サルコペニアの発見に役立ちます。EWGSOP2の2019年の調査結果によると、70歳以上の人々の約15%がこの状態に苦しんでおり、転倒する可能性が3倍高くなります。また、BIAは通常の診察と比較して、心不全患者における水分貯留を検出する能力が優れており、2021年の『Journal of Cardiac Failure』の研究では約89%の正確性が示されています。これにより、医師は利尿薬の投与量を適切に調整できます。HIV関連のリポジストロフィーなどの代謝障害を抱える人々にとって、BIAは通常の風呂場の体重計ではまったく示せない方法で、体内の脂肪の移動先を実際に追跡することができます。専門家向けのBIA機器は、複数周波数を使用することで消費者用モデルを上回っており、DEXAスキャンと比較して細胞外水の測定に関連する誤差を4.7%未満に抑えることができます。このレベルの精度は、筋肉組織の維持や長期的な病気ケアにおける腫れの問題の解決を目指す治療のモニタリングにおいて非常に重要です。
多くの消費者向け体脂肪計は、実際よりも大きくずれた数値を示しがちです。特に高齢者や慢性的なむくみに悩む人々では、実際の体脂肪率より最大で12%も高い数値が出ることがあります。なぜこのようなことが起こるのでしょうか?これらの機器は、私たちの体について常に真実とは限らない前提に基づいた計算式を使用しているためです。アルゴリズムの仕組み上、余分な水分を体脂肪と誤認してしまうのです。さらに、電極の配置も体のさまざまな部位に存在する水分の正確な位置を検出できるものになっていません。また、室温や湿度が導電性に与える影響などを補正することも行われていません。一方、医療用の体重計は事情が異なります。こうした専門機器は、公式基準に対して適切にキャリブレーションされており、重量の精度が0.1%以内という信頼性を持っています。一般家庭用のデバイスには、そのような正式なテストプロセスがほとんど施されていません。健康状態が体内の正確なデータに依存している場合、この差は非常に重要です。心不全の管理や定期的な透析を必要としている人にとっては、市販の機器から信頼できる数値を得ることは現実的に不可能だと言えるでしょう。
先進的な臨床用成分分析装置でさえ、身体組成評価のゴールドスタンダードであるデュアルエネルギーX線吸収計測法(DEXA)と比較して、4.7%の平均絶対パーセント誤差(MAPE)を示します[National Library of Medicine, 2021]。この一貫したギャップは、以下の3つの根本的な制約に起因しています:
医療用体重計は直接的で追跡可能な質量測定を行うのに対し、体組成分析装置は依然として推定ツールにとどまります。したがって、それらの臨床的有用性は、絶対的な診断というよりも、特に加齢性筋減少症の進行や代謝症候群に関連する脂肪再分布をモニタリングする際の、長期的な傾向分析において最も高くなります。


著作権 © 2025 深圳市サンカ医療技術有限公司 - プライバシーポリシー