Wanneer gesondheidsorgstelsels gefragmenteer is, ly pasiënte onder swakker uitkomste terwyl die hele stelsel minder doeltreffend raak. Volgens die Ponemon Institute van 2023, kos administratiewe mors in die VSA ongeveer 740 miljard dollar per jaar. Baie hiervan kom neer op probleme soos data wat vassteek in afsonderlike departemente, herhaalde toetse waarvoor niemand nie nodig het nie, en behandeling wat onnodig vertraag word. 'n Blik op syfers van die Agentskap vir Gesondheidsorgnavorsing en -kwaliteit toon ook iets nogal beangstigend. Gefragmenteerde sorg laat behandelingsvertragings werklik ongeveer 18 persent langer duur. Dit tel baie wanneer dit by chroniese siektes kom. Sonder behoorlike samewerking tussen dokters wat fisiese kwessies behandel en dié wat geestesgesondheidshulp lewer, sien ons dat meer mense onnodig terug hospitaal toe kom, soms selfs herhaaldelik binne kort tydperke.
Geïntegreerde gesondheidsoplossings rust op vier onderling afhanklike pilare:
Saam vorm hierdie elemente 'n deurlopende sorg-ekosisteem. Health Affairs (2023) het bevind dat sodanige integrasie die totale sorgkoste met 23% verminder in waardegebaseerde kontrakte—en dit demonstreer hoe strukturele oplynings maatbare kliniese en finansiële impak kan hê.
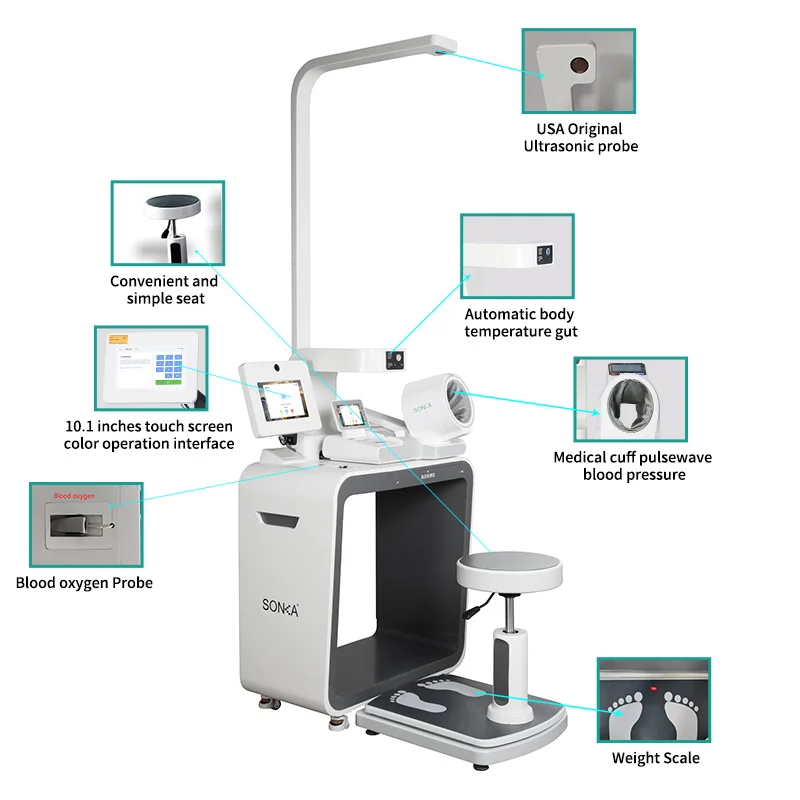
Wanneer ons oor interoperabiliteit in die gesondheidsorg praat, bespreek ons nie net teorie nie – dit maak werklik 'n verskil op die werkvloer. Die syfers vertel ook 'n storie: hospitale verloor ongeveer $740 000 per jaar weens swak datadeling tussen stelsels, volgens navorsing deur die Ponemon Institute vorige jaar. Daardie geld word gebruik vir herhaalde toetse en stadiger besluite wat pasiëntsorg beïnvloed. Wanneer fasiliteite egter FHIR R4-standaarde aanneem, begin hulle dadelik verbeteringe sien. Elektroniese gesondheidsrekords werk uiteindelik saam met daardie RPM-toestelle wat pasiënte tuis dra, sowel as al daardie gedragsgesondheidtoepassings wat dokters aanbeveel. Dokters kan bloeddrukmetings nagaan, terapiesessie-aantekeninge deurgaan, kyk of iemand gereeld medikasie neem, selfs slaapkwaliteitpatrone sien – alles pas by wat hulle reeds daagliks doen. Sekere langtermynnavorsing dui daarop dat hierdie gekoppelde stelsels die tyd wat aan diagnosestelling bestee word, met ongeveer 30 persent verminder. In plaas daarvan om met verspreide inligtingstukke te werk, kry klinici nou volledige verhale oor hul pasiënte se gesondheidsverloop.
KI verander interoperabele data in intelligente aksie. Wanneer dit geïntegreerde, hoë-getroue datastelle ontvang, lewer masjienleermodelle drie kernverbeteringe:
| Interoperabiliteitsuitdaging | KI-moeontlike Oplossing | Impak |
|---|---|---|
| Geïsoleerde databronne | Gesamentlike ontledingspaneelborde | 22% vinniger behandelingbesluite |
| Inkongruente risikoskoring | Voorspellende modellering | 17% vermindering in hospitaalheropnames |
| Manuele sorgkoördinering | Geoutomatiseerde padtriggering | 35% vermindering in kliniese werklading |
Interoperabiliteit verskaf die brandstof; KI voorsien die enjin. Geen een lewer volle waarde in isolasie nie – maar saam herskryf hulle sorg van reaktief na voorspellend, en van algemeen na werklik gepersonaliseerd.
Die CMS-teruggewingveranderinge vir 2026 stel eintlik iets behoorlik groot voor: afstandspasiëntmonitering (APM) is nie meer net 'n oorkomende maatreël tydens noodgevalle nie. Dit word nou gesien as werklike infrastruktuur wat help om chroniese siektes oor tyd te bestuur. Met hierdie amptelike erkenning kom vinniger aanvaarding van omvattende APM-stelsels. Hierdie sluit in FDA-goedgekeurde draagbare toestelle, elektroniese gesondheidsrekords wat saam met FHIR-standaarde werk, sowel as outomatiese waarskuwings gebaseer op sekere reëls. Al hierdie elemente kom bymekaar om pasiënte te help wat te kampe het met toestande soos hartsversaking, diabetes en COPD. 'n Kyk na Medicare-data van 2025 openbaar ook iets interessants. Programme wat hierdie tegnologieë gebruik, het onnodige hospitaalopnames met ongeveer 17 persent verminder. Maar wat selfs belangriker is as die getalle, is hoe dinge fundamenteel verander. In plaas daarvan om slegs geleeëntlike video-ondersoeke te hê, sien ons nou nuwe gesondheidsekosisteme ontwikkel. Dokters kan nou biomeriese patrone oor maande lank volg eerder as weke, wat beteken dat aanpassings gemaak kan word voordat probleme ontstaan, eerder as om te wag tot nadat hulle plaasgevind het.
| Sorgdimensie | Tradisionele Model | RPM-ingeskakelde oplossing |
|---|---|---|
| Pasiëntetoegang | Beperk deur geografie | 24/7-monitering, oral |
| Intervensietempo | Reaktiewe simptoomreaksie | Voorspellende risikowaaarskuwings |
| Koste-effektiwiteit | Hoë gebruik van spoedgevalle | 22% minder heropnames |
Wanneer gedragsgesondheid deel van die stelsel word eerder as iets wat aan die einde bygevoeg word, gebeur werklike verandering. Talle progressiewe klinieke het nou gemagtigde terapeute wat reg langs dokters en verpleegsters in primêre sorgomgewings werk. Hierdie opstelling maak dit makliker wanneer pasiënte van een verskaffer na 'n ander moet oorgaan, hou almal op dieselfde bladsy deur gedeelde rekords, en maak beter gekoördineerde behandelingplanne moontlik. 'n Onlangse studie wat in JAMA gepubliseer is, het bevind dat depressiesimptome heeltemal verdwyn het by ongeveer 31% meer mense wat hierdie geïntegreerde tipe sorg ontvang het, in vergelyking met dié wat elders heen gestuur is vir spesialishulp. Tydens gereelde kontroles vang digitale vraelyste vroeë tekens van angsprobleme, slaapprobleme of moontlike dwelmkwessies op. Afstandsbewakingstoestelle hou ook dop wat met geestesgesondheid verband hou, soos hoeveel iemand daagliks beweeg, hul slaappatrone, en of hulle voorgeskrewe medikasie behoorlik inneem. Die hele doel is om daardie groot gaping tussen om vas te stel wat verkeerd is en werklik iets daaraan doen, te oorbrug, sodat die verbinding tussen fisiese en geestesgesondheid ophou om net woorde op papier te wees en begin deurskemer in werklike pasiëntuitkomste.
Besighede het vandag deesdae veel meer geword as eenvoudige kopers wanneer dit by geïntegreerde sorg kom. Maatskappye wat werksplek-welsynsprogramme implementeer wat hand aan hand werk met omvattende gesondheidsstrategieë, ervaar volgens navorsing deur Gallup en die Harvard Business Review van verlede jaar ongeveer 'n 21% verbetering in werknemerproduktiwiteit sowel as ongeveer 'n 31% vermindering in personeelverloop. Aangesien gesondheidsorgkoste oor die land verwag word om meer as sewe biljoen dollar te bereik teen die middel van die dekade, soek talle organisasies tegnologieplatforms wat fisiese gesondheid, geestesgesondheid en finansiële aspekte almal onder een dak bring, eerder as om op afsonderlike oplossings staat te maak. Die regulerende landskap verander ook vinnig. Die nuwe CMS Waarde-gebaseerde Sorg-reëls van 2024 beteken dat werkgewers beter vergoedingstariewe ontvang vir hul programme vir die bestuur van kroniese siektes. Daarbenewens vereis sewe-en-twintig verskillende state nou gelyke behandeling vir aanlyn- en persoonlike geestesgesondheidsdienste. En daar is selfs belastingvoordele deur IRS-afdeling 45S vir maatskappye wat goedgekeurde geestesgesondheidsprogramme bedryf, wat dit dus nie net nodig maak om aan voorskrifte te voldoen nie, maar dit ook besigheidstrategieseel voordelig maak. Al hierdie faktore druk die industrie weg van verspreide benaderings na meer samehangende gesondheidsbestuurstelsels.
Wat word bedoel met 'geïntegreerde gesondheidsoplossings'?
Geïntegreerde gesondheidsoplossings verwys na 'n saamhangende benadering tot gesondheidsorg, wat kliniese samewerking, onderling werkende tegnologie, waarde-gebaseerde finansiering en die insluiting van gedragsgesondheid kombineer om gesondheidsorguitkomste en -doeltreffendheid te verbeter.
Hoe baat onderling werkende tegnologie gesondheidsorg?
Onderling werkende tegnologie maak dit moontlik vir naadlose en sekere uitruiling van data in werklike tyd oor verskillende gesondheidstelsels heen, wat die voortgesette sorg verbeter en meer ingeligte kliniese besluite moontlik maak.
Watter rol speel KI in moderne gesondheidsoplossings?
KI verander data in optreebare insigte deur waarskuwingsmoeëheid te verminder, risiko's te voorspel en sorgpadvindings te outomatiseer, wat help om meer presiese en proaktiewe pasiëntsorg te lewer.
Hoe fasiliteer werkgewerbeleid die aanvaarding van geïntegreerde gesondheidsoplossings?
Werkgegewers maak gebruik van geïntegreerde gesondheidsoplossings om produktiwiteit te verhoog en werknemersomset te verminder deur uitvoering van omvattende welnessstrategieë en voordeel te trek uit waarde-gebaseerde sorgvergoedings en belastinginsentiewe.


Kopiereg © 2025 deur Shenzhen Sonka Medical Technology Co., Limited - Privatbeleid